| Специалистам > Диагностика
Нейрохирургия. №1, 2001.
Об инструментальной диагностике осложненных травматических
повреждений позвоночника в остром периоде
В. В. Лебедев В. В. Крылов, А. А. Гринь, М. А. Соколова,
А. А. Дьяков, С. О. Долгов, 2001
НИИ скорой помощи им. Н. В. Склифосовского*, Москва
КТ производили сотрудники лаборатории клинической
физиологии, радиоизотопной диагностики и компьютерной томографии НИИ
СП им. Н. В. Склифосовского, а МРТ - сотрудники отделения МР-томографии
ГКБ № 36.
Результаты хирургического лечения осложненных травм позвоночника в настоящее
время не столь оптимистичны, сколь пессимистичны. Значительная летальность
при таких повреждениях (особенно шейного отдела позвоночника), часто глубокая
инвалидизация пострадавших, низкое качество жизни у большинства перенесших
подобную травму больных порождает неудовлетворенность хирургическими методами
лечения.
|
|
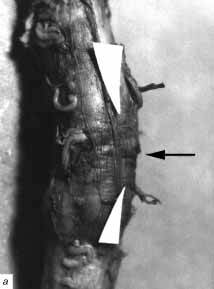
Рис. 1. Больной М., 23 лет. Сочетанная травма головы
и позвоночника, в т. ч. перелом тел С5-6 позвонков, дуг 5-го шейного позвонка
с двух сторон в области мест прикрепления правого и левого поперечных
отростков.
Больному на 2-е сут после травмы произведена операция: корпорэктомия С5-6,
передняя декомпрессия спинного мозга и корешков C5-6-7 с двух сторон,
передний комбинированный шейный спондилодез С4-7 аутокостью и титановой
пластиной. Задняя продольная связка в проекции 5 шейного позвонка расслоена
на участке длиной 1 см, края расслоения пропитаны кровью.
а - в проекции 5 шейного позвонка на спинном
мозге имеется циркулярная полоса (обозначена стрелкой) от сдавления дужкой
шириной 0,3 см, вещество спинного мозга на этом уровне несколько западает,
тускловатое, синюшного вида. На разрезе оно было со стертым рисунком строения
за счет множественных, сливающихся между собой, кровоизлияний. Спинной
мозг на всем протяжении выше полосы сдавления и на протяжении 2 см ниже
ее увеличен в диаметре, дрябловат, в отличие от дистальных участков, где
он был обычного диаметра, плотный, без кровоизлияний.
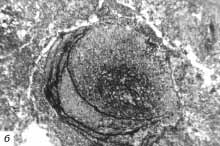
При морфологическом исследовании выявлено:
б - в зоне сдавления массивные кровоизлияния в сером и белом веществе
и многочисленные тромбы в просветах сосудов; окраска гематоксилином и
эозином, ув. 250;
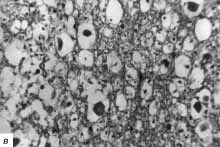
в - некроз ткани спинного мозга на всю его толщу с выраженной лейкоцитарной
реакцией. Некроз нейроцитов с образованием клеток-теней, выраженный перицеллюлярный
отек, реакция глии; ув. 400;
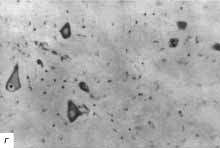
г - рядом с зоной сдавления рисунок строения сохранен, хотя и несколько
стерт, также выражен перицеллюлярный отек и дистрофические изменения нейронов;
ув. 400.
Проведенное морфологическое исследование подтвердило возникновение тяжелых
деструктивных изменений в веществе спинного мозга, развившихся в течение
3-х сут от момента сдавления дужкой шейного позвонка.
Наряду с этим морфологическое исследование выявило распространение ишемических
изменений как в проксимальных отделах спинного мозга, так и дистальных.
Причем, проксимальные отделы страдают в большей степени и на большем протяжении
по сравнению с дистальными. |
Видимо, прорыв в этом направлении может быть достигнут разработкой принципиально
новых способов лечения, связанных с возможностью регенерации пострадавших
нервных клеток и аксонов или имплантации новых. Однако часть неудач при
лечении подобных больных зависит и от сроков (с момента травмы) проведения
операции, и от ее радикальности, в особенности при выполнении нейрохирургической
части - декомпрессии спинного мозга - когда его сдавление полностью не
ликвидируют вследствие того, что часть элементов, сдавливающих спинной
мозг, не распознают до операции и поэтому не удаляют во время нее (рис.
1 а-г), и от недостаточной профилактики повторных повреждений спинного
мозга в ближайшем и отдаленном послеоперационном периоде (ортопедическая
часть операции - репозиция и надежная фиксация позвоночника). Для недопущения
подобных ошибок, кроме оценки общего состояния пострадавшего (особенно
с сочетанной спинальной травмой - шок, кровопотеря) и выявления имеющегося
неврологического дефицита, что достигается общеврачебным и неврологическим
обследованием пострадавшего, необходимо возможно более точно установить:
- уровень повреждения позвоночника и спинного мозга (шейный, грудной,
поясничный);
- протяженность повреждения (1, 2, 3 или более позвонков);
- вид перелома (стабильный, нестабильный);
- характер перелома (дужки, тело позвонка, компрессионный, оскольчатый);
- наличие смещения сломанного позвонка или его костных фрагментов и
их направление;
- состояние межпозвонковых дисков (фрагментация, выпадение их частей,
направление этого выпадения и его величина);
- степень и вид повреждения спинного мозга (уровень, полный или частичный
перерыв, сдавле-ние смещенными телами позвонков, их дужками или костными
фрагментами, иными инородными телами, экстра-, субдуральными или внутри-мозговыми
гематомами).
На основании этих данных хирург определяет:
- Срок операции (от момента поступления пострадавшего) в зависимости
от состояния больного и очередность хирургического вмешательства (при
сочетанной спинальной травме - кровотечение наружное или внутреннее,
повреждение внутренних органов или переломы костей конечностей, особенно
бедра или костей голени).
- Объем операции на позвоночнике и спинном мозге (передняя или задняя
декомпрессия спинного мозга, способ и вид фиксации позвонков, имплантация
нервной ткани и пр.).
- Наиболее удобный доступ, обеспечивающий наименьшую травматичность
вмешательства и его радикальность.
Решить эти задачи с помощью только клинического или неврологического
осмотра больного, даже по отработанному алгоритму [1,2], невозможно, т.
к. спинальный шок (диашиз), а также медленное нарастание сдавления спинного
мозга гематомой или его нарастающий отек препятствуют выявлению истинной
картины повреждения. Эти же причины затрудняют и прогноз заболевания для
конкретного больного.
Для ответа на поставленные вопросы (кроме клинического осмотра) необходимо
использовать весь имеющийся в распоряжении врача современный инструментальный
диагностический комплекс.
В настоящее время благодаря разработке микронейрохирургической техники
вмешательств, усовершенствованию способов фиксации позвонков, внедрению
методов ранней реабилитации, появилась возможность оказывать таким больным
более совершенное медицинское пособие. Однако эта возможность может быть
реализована при сочетании клинического осмотра больного с полным его инструментальным
обследованием (спондилография, компьютерная томография, миелография, магнитно-резонансная
томография).
Диагностический алгоритм комплекса инструментальных исследований в остром
периоде спинальной травмы выполняют в следующей последовательности:
- рентгенограммы (спондилограммы) в двух (передне-задней и боковой)
проекциях;
- спондилограммы в специальных укладках;
- рентгеновская компьютерная томография (КТ);
- миелография восходящая или нисходящая;
- КТ-миелография;
- магнитно-резонансная томография (МРТ).
Проведение электрофизиологической диагностики - регистрации соматосенсорных
вызванных потенциалов в остром периоде спинальной травмы мы считаем нецелесообразным,
т. к. этот метод не обладает возможностью в остром периоде травмы не только
определить объем и характер повреждения спинного мозга и его точную локализацию,
но и ответить на вопрос: имеется ли в это время анатомический перерыв
спинного мозга или только функциональный.
Настоящая работа не преследует цель научить врача обследовать пострадавшего
со спинальной травмой. Мы пытаемся лишь привлечь внимание начинающих нейрохирургов
как к возможностям отдельных инструментальных методов исследования, так
и к оценке комплекса данных, полученных в результате применения таких
методов, для уточнения интересующих практического врача клинических проблем.
Некоторые особенности рентгенологической диагностики
До настоящего времени главенствующую роль (во всяком случае, по частоте
применения) среди инструментальных методов обследования играет спондилография
- метод, безусловно, ценный и информативный.
Обычная рентгенография в 2-х проекциях позволяет выявить изменения оси
позвоночника, смещения и вывихи позвонков, наличие костной деформации,
и в некоторых случаях изменение тени паравертебральных мягких тканей.
На обычных рентгенограммах возможно измерение расстояния между различными
костными структурами позвоночника, что дает представление о характере
травмы. Измерение расстояния медду корнями дужек позвонков на прямых рентгенограммах
позволяет определить целостность средних и задних структур позвонка. Увеличение
расстояния между корнями дужек свидетельствует о продольном переломе тела
позвонка и одной из дужек (рис. 2 а, б). Даже незначительная компрессия
тела позвонка и увеличение расстояния между корнями дужек свидетельствуют
о нестабильности перелома, что влияет на определение дальнейшей хирургической
тактики.
Увеличение расстояния между остистыми отростками обычно возникает при
сгибательном механизме травмы и разрыве межостистой связки.
При боковой рентгенографии шейного отдела позвоночника иногда определяется
смещение тела позвонка кпереди на 2-6 мм, с незначительной кифотической
деформацией позвоночного столба на этом уровне или без нее. Ограничиваться
заключением об антеролистезе или подвывихе позвонка нельзя - надо искать
причину смещения. Для уточнения диагноза необходимо сделать полубоковые
или в 3/4 рентгенограммы, на которых можно обнаружить переломы дужек сместившегося
или вышележащего позвонка (рис. 3 а, б). Другой причиной антеролистеза
может быть односторонний вывих позвонка, для которого характерно наличие
двойного контура задних отделов тел позвонков, лежащих выше зоны повреждения.
Этот феномен свидетельствует о ротационном смещении вывихнутого позвонка,
и при выполнении дополнительных рентгенограмм в косой (3/4) проекции с
2-х сторон можно увидеть вывих одного из суставных отростков этого позвонка
(рис. 4 а-в).
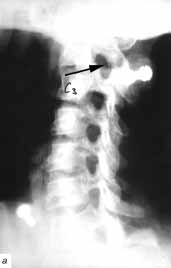
Миелография
Для определения проходимости субарахноидального пространства и выявления
уровня и характера блока, для выявления разрывов твердой мозговой оболочки
спинного мозга производят миелографию. Для определения нижней границы
блока субарахноидального пространства производят восходящую миелографию
(введение контрастного вещества (омнипак) в промежутке L3 и S1 позвонков)
и с наклоном головного конца рентгеновского стола вниз. Для определения
верхней границы блока производят нисходящую миелографию (введение контрастного
вещества в большую или боковую затылочные цистерны) с подъемом головного
конца рентгеновского стола. Поворачивая пациента на столе после введения
контрастного вещества, врач может увидеть характер заполнения субарахноидального
пространства контрастом, обтекание "препятствий", локализацию компремирующего
субстрата. При травме шейного отдела позвоночника на уровнях С3-5 нисходящую
миелографию необходимо делать путем пункции боковой цистерны, т. к. поворачивать
пациента, а тем более наклонять ему голову, нельзя. При травме С2 позвонков
проведение миелографии нецелесообразно, т. к. субарахноидальное пространство
на этом уровне достаточно большое, и даже при значительном смещении позвонков
или их фрагментов блока может не быть. При наличии блока субарахноидального
пространства вне зависимости от стабильного или нестабильного перелома
позвоночника объем оперативного вмешательства состоит из ламинэктомии
или корпорэктомии, декомпрессии дурального мешка и ревизии субдурального
пространства, а при необходимости и стабилизации позвоночника.
 |
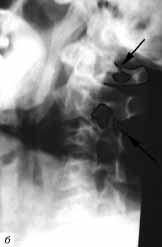 |
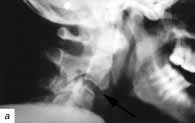
Рис. 3. Антеролистез С2 позвонка: а - на боковой
рентгенограмме шейного отдела позвоночника определяется смещение
тела С2 позвонка кпереди на 3 мм (указано стрелкой) с незначительным
кифозированием позвоночного столба на этом уровне (на 5 градусов);
б - при рентгенгографии шейного отдела позвоночника этому же больному
в косой укладке (3/4) обнаружены двухсторонний перелом дужек C1
позвонка (указано стрелкой) с диастазом между отломками 3 мм и незначительный
подвывих в суставной паре С2-3 позвонков (указано двойной стрелкой).
|
При отсутствии блока и стабильном переломе - лечение консервативное,
а при нестабильном переломе объем операции ограничится ее ортопедическим
компонентом - реклинацией (при необходимости - репозицией) и стабилизацией
перелома. Следует учитывать, что любой неосложненный нестабильный перелом
позвоночника при отсутствии должной иммобилизации может в любой момент
превратиться в осложненный.
 |
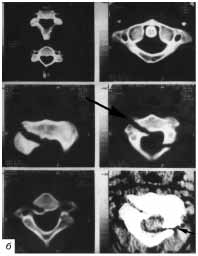 |
Рис. 6. Перелом С2 позвонка: а - на боковой рентгенограмме
шейного отдела позвоночника с поворотом в 3/4 выявляется двойной
контур дужки С2 позвонка (указан стрелкой). Из-за выраженного болевого
синдрома рентгенограммы выполнялись в жестком гол овод ержателе;
б - при КТ шейного отдела позвоночника у этого же больного обнаружен
косой перелом тела С2 позвонка и его дужки слева (линия перелома
указана стрелкой). Диастаз между отломками составил 7 мм.
|
Некоторые аспекты КТ в диагностике травмы позвоночника
Обычная рентгенография позвоночника, при всей ее важности и необходимости,
во многих случаях не в состоянии ответить на все возникающие у нейрохирурга
вопросы. Она часто не выявляет имеющийся перелом позвонка или его дужки
и, как правило, не дает полного представления об объеме повреждения и
характере перелома, не позволяет выбрать оптимальную тактику лечения (в
том числе и хирургического). Спондилография не всегда, даже по косвенным
признакам, выявляет компрессию спинного мозга костными фрагментами тел
или дужек позвонков или внедрившимися в спинномозговой канал случайными
инородными телами. Это приводит к ошибкам в установлении показаний к операции,
ее объему, и сроков ее выполнения. Поэтому во всех случаях травмы позвоночника
(при имеющихся клинических данных повреждения спинного мозга или его корешков,
при выраженном болевом синдроме) даже при отсутствии признаков повреждения
позвонков на спондилограммах показано проведение КТ- или МРТ-исследования.
КТ и КТ-миелография являются методом выбора при диагностике травмы позвоночника.
КТ позволяет с большей точностью, чем обычная спон-дилография характеризовать
перелом: установить его уровень, количество поврежденных позвонков, выявить
переломы дужек, суставных отростков, различных частей тел позвонков, определить
протяженность линий переломов и диастаз между костными фрагментами сломанных
позвонков. Очень важной является возможность увидеть сместившиеся костные
отломки в просвет позвоночного канала, на обычных рентгенограммах они
могут быть не видны, будучи скрытыми дужками позвонков (рис. 5 а-в). При
незначительной компрессии тела позвонка, видимой на обычных рентгенограммах,
без выраженной деформации позвоночного канала, при клинически выявленных
умеренных неврологических нарушениях характер травмы спинного мозга (корешков
конского хвоста) часто трактуют как его ушиб и лечат консервативно. И
только после КТ-исследования становится возможным определить истинную
картину имеющегося повреждения: ушиб и сдавление спинного мозга (корешков)
костными отломками. Это в корне меняет тактику лечения - здесь показано
хирургическое вмешательство в виде декомпрессии спинного мозга и стабилизации
перелома.
При некоторых травмах, особенно при травме шейного отдела позвоночника,
линия перелома позвонка даже с большим диастазом костных от-ломков на
обычных и специальных (косых в 1/2 и 3/4 укладках) рентгенограммах в силу
разных причин может быть не видна. Тогда у больного диагностируют ушиб
(или растяжение) шейного отдела позвоночника, а лечение ограничивают ношением
мягкого головодержателя в течение 2-3 нед.
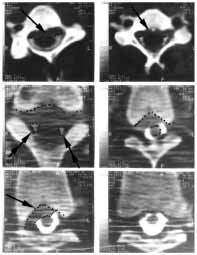 |
Рис. 8. КТ-миелография при острой эпидуральной
гематоме. На серии томограмм шейного и грудного отделов позвоночника
определяется дефект наполнения переднего субдурального пространства
(указано одинарной стрелкой) и субтотальное нарушение проходимости
субдурального пространства (двойной стрелкой указано на незначительное
заполнение латерального субарахноидального пространства с 2-х сторон).
На снимках видны артефакты от контрастного вещества. |
При проведении же КТ-исследования удается выявить перелом позвонка с
достаточно большим диастазом костных отломков (рис. 6 а, б). Отсюда и
тактика лечения больного будет иной.
При травме верхне- и среднегрудного отделов позвоночника из-за наложения
ребер, теней внутренних органов, лопатки определить объем повреждения
по обычным рентгенограммам трудно (рис. 7 а, б). При КТ-исследовании удается
выявить полный объем костной травмы (рис. 7 в), при этом не требуются
сложные укладки больного, и время обследования занимает несколько минут.
При КТ-миелографии удается выявить локализацию и протяженность компрессии
спинного мозга, проходимость субдурального пространства, размеры спинного
мозга и позвоночного канала (рис. 8).
Полное рентгенологическое и КТ-исследование больного со спинальной травмой
занимает около 2 ч. В остром периоде спинальной травмы не каждый больной
(в зависимости от его общего состояния) может выдержать столь длительное
исследование. Тогда приходится ограничиваться только частью методик, наиболее
информативных для установления диагноза и наиболее легко переносимых пострадавшим.
Обычно рентгенологическое исследование проводят в следующей последовательности:
- Спондилографию в необходимых укладках (обязательно за счет поворота
трубки рентгеновского аппарата и манипуляций трахоскопом, а не поворотов
больного).
- КТ.
- Миелографию.
- КТ-миелографию.
Все эти исследования не исключают друг друга, а дополняют. Как правило,
такая последовательность действий позволяет в 90-95% случаев установить
правильный диагноз и избежать диагностических ошибок и неточностей. В
тех случаях, когда имеются сомнения в трактовке проведенных исследований,
когда клиническая картина не соответствует имеющейся рентгенологической
и КТ-картине, при необходимости визуализировать спинной мозг целесообразно
проведение МРТ-исследования.
МРТ в диагностике травмы позвоночника
МРТ позволяет видеть мягкотканные структуры позвоночника: связки, межпозвонковые
диски, оболочки спинного мозга и сам спинной мозг с имеющимися в нем изменениями
(ишемия-отек, кровоизлияние, киста), экстра- и интрадуральные кровоизлияния,
а также изменения в телах позвонков.
В диагностике посттравматических грыж дисков МРТ занимает ведущее место.
При наличии у пациента компрессионной радикулярной или миело-радикулярной
симптоматики, при отсутствии на рентгеновских снимках костной патологии
на МР-томограммах может выявиться грыжа диска (рис. 9 а-в). Точная же
диагностика уровня и характера повреждения позволяет провести минимально
инвазивное оперативное вмешательство. Приводим наше наблюдение.
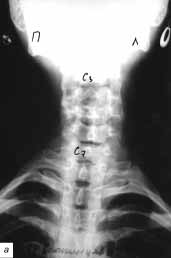
Больная С., 19 лет, получила травму сидя в автомобиле - на крышу машины
упало дерево. При пальпации определялись сильные боли в шейном отделе
позвоночника, в правом плече, слабость правой руки. На прямой рентгенограмме
шейного отдела позвоночника определялась нечеткость контуров унковер-тебрального
сочленения С4-5 справа. На боковой рентгенограмме шейного отдела позвоночника
выявлялись компрессионный перелом передне-верхней части тела С6 позвонка
со снижением высоты тела спереди на 1/3, смещение тела С5 позвонка кпереди
на 2 мм и кифотической деформацией позвоночного столба на этом уровне
на 23°. Межпозвоночное пространство на этом уровне практически отсутствует
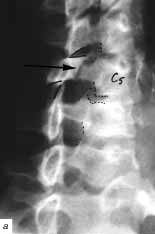
(рис. 10 а, б). При проведении рентгенографии шейного отдела позвоночника
с поворотом в 3/4 справа выявлены перелом дужки С5 позвонка, соскальзывание
вверх нижнего суставного отростка С5 с поворотом его из вертикального
положения в горизонтальное вследствие разрыва суставной капсулы между
нижним суставным отростком С4 и верхним суставным отростком С5 позвонков,
антеролистез C5 на 3 мм.
 |
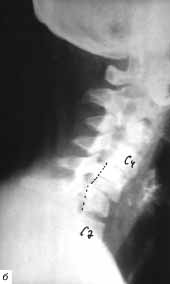 |
Рис. 10. Рентгенограммы шейного отдела позвоночника
больной С. а - в прямой и б - боковой проекциях (описание в тексте).
|
 |
 |
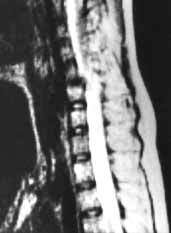 |
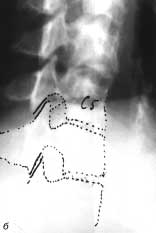
Рис. 11. Рентгенограммы шейного отдела позвоночника
больной С. с поворотом в 3/4 (а - справа, б - слева). Линия перелома
указана стрелкой. Суставные поверхности обведены сплошной линией.
Описание в тексте.
|
Рис. 12. МРТ шейного отдела позвоночника больной
С. Т2-взвешенная срединная сагиттальная томограмма (Образ-1, ОД2Т).
Описание в тексте.
|
Слева - суставные поверхности С5-6 позвонков конгруэнтны, значительное
уменьшение межпозвонкового промежутка С5-6 (рис. 11 а, б). На МРТ шейного
отдела позвоночника (Образ-1; ОД2Т) на Т2-взвешенной срединной сагиттальной
томограмме определялся компрессионный перелом верхних отделов тела С6
позвонка, антеролистез С5 позвонка на 5 мм и посттравматическая грыжа
диска С5-6, находившаяся позади тела С5 позвонка и компремировавшая спинной
мозг (рис. 12), а также признаки ушиба спинного мозга на уровне С5-6 позвонков
(на Т1-взвешенной сагиттальной томограмме). В данном случае только комплексное
применение инструментальной диагностики позволило установить истинный
объем имеющейся травмы и провести радикальное хирургическое лечение: удаление
грыжи межпозвонкового диска С5-6 с декомпрессией спинного мозга на этом
уровне, декомпрессию корешка С6 справа, репозицию С5 позвонка и спондилодез
С4-С6 костным аллотрансплантатом. Производить репозицию вывихнутых позвонков
без предварительного проведения МРТ опасно, т. к. при выпадении диска
позади тела вывихнутого позвонка при репозиции может произойти сдавление
этим диском спинного мозга. В таких случаях показано удаление выпавшего
диска и открытая репозиция и фиксация данного сегмента.
У некоторых больных после травмы позвоночника в остром периоде рентгенологических
признаков повреждения позвонков не выявляется. А через 3-6-8 месяцев внезапно
или после незначительной физической нагрузки в спине в месте прежней травмы
возникает резкая боль, и при рентгенографии позвоночника выявляется компрессионный
перелом позвонка (болезнь Вернея-Кюммеля - посттравматический спондилит).
Объясняется это тем, что в момент травмы происходит кровоизлияние в тело
позвонка, нарушается его кровоснабжение и возникает асептическое воспаление,
переходящее в асептический некроз костных балок, в результате чего позвонок
через несколько месяцев "проседает". МРТ позволяет обнаружить такие кровоизлияния
в тела позвонков в остром периоде спинальной травмы (рис. 13 а- в]. Диагностика
таких внутрипозвонковых кровоизлияний важна не только для прогноза травмы
и определения объема операции или сроков консервативного лечения, но и
для выработки тактики ранней реабилитации позвоночника.
ЦИТИРУЕМАЯ ЛИТЕРАТУРА:
- Яриков Д. Е., Шевелев
И. И., Басков А. В. Международные стандарты в оценке неврологических нарушений при травме
позвоночника и спинного мозга // Журн. Вопр. нейрохир. - 1999. - № 1.
- С. 36-38.
- Reference Manual for the International Standards for Neurological
and Functional Classification of Spinal Cord Injury (American Spinal
Injury Association / International Medical Society of Paraplegia). -
Chicago, 1994.
РЕКОМЕНДУЕМАЯ ЛИТЕРАТУРА:
- Геллы Р. Л., Спайт Д. У., Симон Р. Р. Неотложная ортопедия.
Позвоночник: Пер. с англ. - М., 1995.
- Дудаев А. К., Орлов В. П.,
Ястребков Н. М и др. Посттравматическая
нестабильность позвоночника и методы ее хирургической коррекции // Журн.
Вопр. нейрохир. - 1999. - № 2. - С. 14-17.
- Дудаев А. К., Шаповалов В. М., Гайдар Б. В. Закрытые повреждения
позвоночника грудной и поясничной локализации. - СПб., 2000.
- Карцев М. X., Фраерман А. П., Перльмуттер О. А., Сабуренко Ю. Ф. Сочетанная травма позвоночника. - Ташкент, 1997. _ с. 44-60, 83-86,
89-91.
- Основы медицинской рентгенотехники и методики рентгенологического
исследования в клинической практике // Под ред. Г. Ю. Коваля. - Киев,
1991. - С. 172-198.
- Тагер И. Л., Дьяченко В. А. Рентгенодиагностика заболеваний
позвоночника. - М., 1971.
- Холин А. В. Магнитно-резонансная томография при заболеваниях
центральной нервной системы. - СПб., 1999. - С. 139-181.
- Magerl F., Aebi М., Gertzbein S. D. et al. A comprehensive
classification of thoracic and lumbar injuries // Eur. Spine J. - 1994.
- Vol. 4, N 3. - P. 184-201.
- Maynard F. M., Bracken М. В., Creasy G. et al. International
Standards for Neurological and Functional Classification of Spinal Cord
Injury. American Spinal Injury Association // Spinal Cord. - 1997. -
Vol. 35. - P. 266-274.
|
