Специалистам > Лечение и
реабилитация > Хирургическое лечение
Стабильные и нестабильные повреждения
грудного и поясничного отделов позвоночника у детей
(клиника, диагностика, лечение)
(пособие для врачей)
Виссарионов С.В.
Санкт-Петербург, 2010
Хирургическое лечение нестабильных повреждений позвоночника
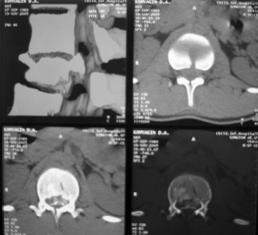
При малых сроках от момента травмы (от нескольких часов до 2-5 дней) операцию выполняли в объеме задней непрямой репозиции и стабилизации многоопорной металлоконструкцией с опорой на интактные тела позвонков в сочетании с задним локальным спондилодезом. При взрывном переломе тела одного позвонка осуществляли транспедикулярную фиксацию в пределах двух смежных позвоночно-двигательных сегментов с опорой на соседние интактные позвонки, непрямую репозицию тела сломанного позвонка. Завершали операцию формированием заднего локального спондилодеза вдоль металлоконструкции (рис. 10).
 |
| А |
 |
 |
| Б |
Рис. 10. Рентгенограммы пациента К. 16 лет. Взрывной перелом L1
А – КТ до операции; Б – после задней непрямой репозиции, транспедикулярной фиксации и заднего спондилодеза |
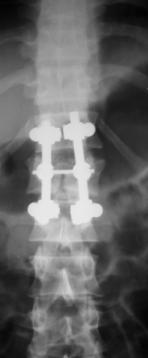
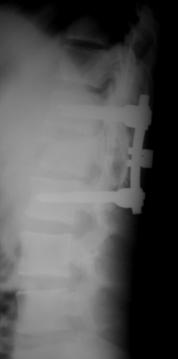
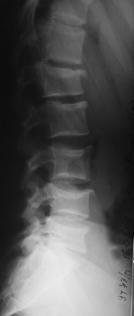
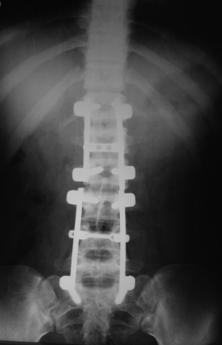
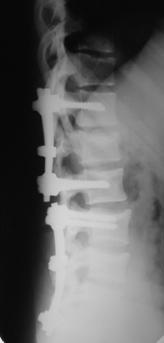
При переломах двух и более смежных позвонков устанавливали более протяженную фиксацию с опорой на интактные тела позвонков относительно травмированных. При многоуровневых повреждениях (травма двух и более позвонков, находящихся друг от друга на расстоянии минимум двух позвоночно-двигательных сегментов), использовали раздельную фиксацию каждой зоны, сохраняя подвижный сегмент между ними (рис. 11, 12).
 |
 |
| А |
 |
 |
| Б |
Рис. 11. Рентгенограммы пациента С. 16 лет Взрывной перелом L1, L4, L5
А – до операции; Б – после транспедикулярной репозиции и фиксации Th12-L2, L3-S1 и заднего локального спондилодеза |
 |
 |
| А |
Б |
 |
 |
| В |
Г |
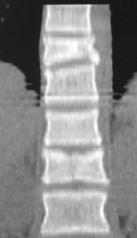
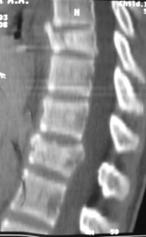
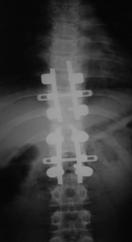
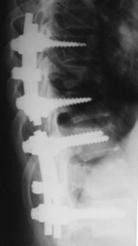
Рис. 12. КТ и рентгенограммы пациента А. 15 лет. Взрывной перелом Th9, Th12. Компрессионный перелом Th10.
А, Б – КТ до операции; В, Г – рентгенограмма после дорсальной непрямой репозиции, фиксации и заднего локального спондилодеза |
Осуществляя такое планирование и установку опорных элементов конструкции, мы оставляли свободный межпозвонковый диск между двумя спинальными системами для сохранения подвижности в этой зоне позвоночника в первое время после хирургического вмешательства. Выбирая такой тактический вариант оперативного лечения, мы предполагали, что через несколько лет возникнут дегенеративные изменения на уровне этого диска, но выигрывали в сохранении движений в сегменте в течение нескольких лет после операции.
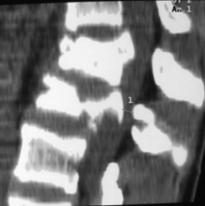
У некоторых пациентов при множественных взрывных переломах смежных позвонков кроме опорных элементов в интактных позвонках устанавливали промежуточные транспедикулярные винты в тела поврежденных позвонков с одной стороны. Установку промежуточных винтов осуществляли при локальной посттравматической кифотической деформации величиной более 25-30 градусов. Такая тактика позволяла в ходе операции добиться практически полной репозиции и восстановления высоты тел поврежденных позвонков и способствовала равномерному распределению нагрузки вдоль металлоконструкции (рис. 13). В данном наблюдении не удалось установить промежуточный транспедикулярный винт в тело L2 позвонка по техническим причинам в связи с значительным повреждением задней опорной колонны и отсутствием анатомических ориентиров для проведения опорного элемента. При наличии показаний к передней реконструкции поврежденного позвоночно-двигательного сегмента одностороннее положение винтов не препятствовало этой процедуре.
 |
 |
 |
| А |
Б |
В |
 |
 |
 |
| Г |
Д |
Е |
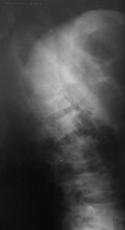
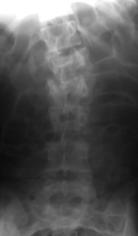
Рис. 13. Рентгенограммы и КТ пациента П. 15 лет. Взрывной перелом L1, L2.
А, Б, В – до операции; Г, Д, Е – после дорсальной непрямой репозиции, стабилизации с промежуточным опорным элементом и заднего локального спондил |
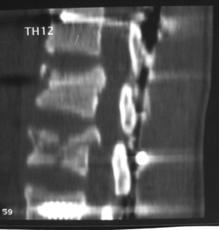
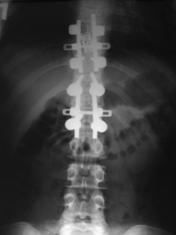
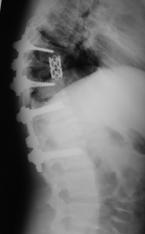
Необходимость проведения передней реконструкции поврежденного позвоночно-двигательного сегмента из переднебокового доступа (fusion 360 градусов), после выполненной задней непрямой репозиции и фиксации была обусловлена степенью разрушения тела позвонка, смещением его отломков и величиной коррекции посттравматического кифоза, согласно бальной оценке Load Sharing classification (рис. 14 А - Е).
 |
 |
| А |
Б |
 |
 |
| В |
Г |
 |
 |
| Д |
Е |
Рис. 14. КТ и рентгенограммы пациента А. 15 лет. Взрывной перелом Th9, Th12. Компрессионный перелом Th10.
А, Б – КТ до операции; В, Г – рентгенограмма после дорсальной непрямой репозиции, фиксации и заднего локального спондилодеза; Д, Е – рентгенограмма через 2 года после передней реконструкции на уровне Th9 pyramesh в сочетании с костной пластикой |
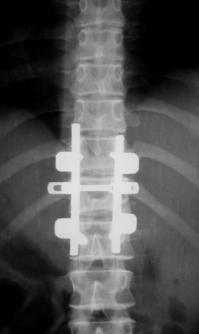
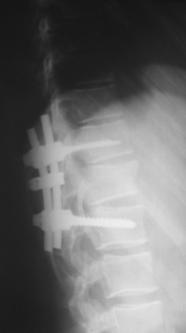
При сгибательно-дистракционном повреждении выполняли фиксацию поврежденного позвоночно-двигательного сегмента с частичной резекцией дугоотростчатых суставов с целью лучшей адаптации задних костных структур при репозиции и задний локальный спондилодез (рис. 15).
 |
| А |
 |
 |
| Б |
Рис. 15. Рентгенограммы пациентки А. 17 лет. Сгибательно-дистракционное повреждение Th12.
А – КТ до операции; Б – через 4 года после задней непрямой репозиции, транспедикулярной фиксации и заднего спондилодеза |
Все операции завершали созданием заднего локального спондилодеза аутокостью вдоль конструкции с дренированием операционной раны по Редону на двое суток. Выполненное хирургическое вмешательство в ранние сроки от момента повреждения позволяло осуществить репозицию костных отломков тела сломанного позвонка, создать условия для его консолидации и приступить к реабилитации пациента в ближайшие сроки.
После операции пациентов ставили на ноги на 5-7 сутки и выписывали на амбулаторное лечение в фиксирующем корсете на 10-14 день после хирургического вмешательства.
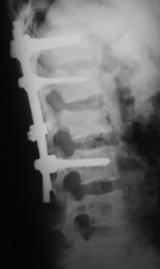
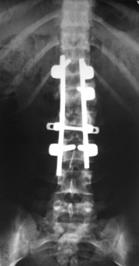
При поздних сроках от момента повреждения (более 3-4 недель) хирургическое вмешательство выполняли одномоментно из двух доступов: первым этапом из дорсального доступа устанавливали многоопорную конструкции с опорой на интактные тела позвонков в сочетании с задним локальным спондилодезом, вторым - из переднебокового доступа выполняли реконструкцию передней и средней колонн позвоночника путем дискэктомии на уровне перелома, удаления костных отломков тела позвонка и расклинивающего корпородеза аутокостью. Такая последовательность хирургического вмешательства объяснялась наличием фиброза в зоне повреждения и невозможностью осуществить адекватную репозицию только из дорсального доступа (рис. 16). Больных ставили на ноги через 10-12 дней после операции и выписывали на амбулаторное лечение в фиксирующем корсете на 16-18 день после хирургического вмешательства.
 |
 |
| А |
 |
 |
| Б |
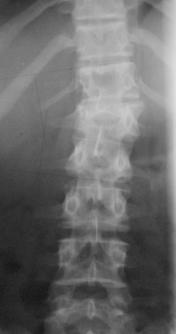
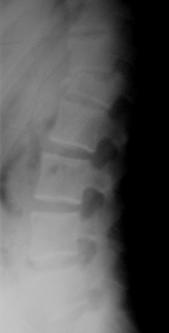
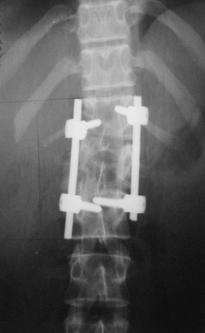
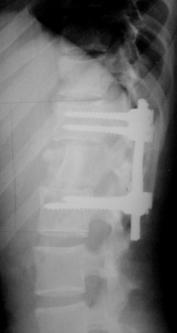
Рис. 16. Рентгенограммы пациентки М. 15 лет. Последствия взрывного перелома L1, радикулярный синдром.
А – до операции, Б – после задней непрямой репозиции, фиксации и спондилодеза в сочетании с дискэктомией и расклинивающим корпородезом аутокостью из переднебокового доступа |
Через 1-1,5 месяца после оперативного лечения больным разрешали дозированно сидеть, постепенно увеличивая это время. Через 1,5-2 месяца после хирургического вмешательства пациентам назначали лечебную физкультуру, направленную на укрепление мышц спины, брюшного пресса и плечевого пояса. Выполняли массаж конечностей и разрешали приступать к занятиям в школе. Рентгенологический контроль поврежденного отдела позвоночника осуществляли в двух проекциях 1 раз в шесть месяцев в течение первого года после операции. По снимкам оценивали правильность стояние элементов металлоконструкции, выраженность костного блока в зоне вмешательства и степень консолидации перелома травмированного позвонка. Через 1 год после травмы снимали фиксирующий корсет. В последующем рентгенограммы выполняли 1 раз в год. Наблюдение за пациентами продолжали до 18 лет.
|
