| Специалистам > Диагностика
Вестник физиотерапии и
курортологии № 2. Евпатория. 2007. C.172-177.
Некоторые аспекты интегральной оценки общей компенсации больных, перенесших позвоночно-спинномозговую травму
А.Г. Стопоров
Специализированный спинальный санаторий имени академика Н.Н. Бурденко, г. Саки
Реабилитации больных с нарушением функций спинного мозга вследствие позвоночно-спинномозговой травмы (ПСМТ) имеет важное медико-социальное и экономическое значение. По данным статистики последних лет отмечается постоянный рост как абсолютного числа случаев этой патологии в общей структуре заболеваемости, так и их удельного веса. Сочетание грубых двигательных и чувствительных нарушений с тазовыми и трофическими расстройствами, патологией со стороны внутренних органов, чаще всего является причиной инвалидности больных с высокой степенью социально - бытовой зависимости.
В остром периоде ПСМТ наиболее важное значение приобретает определение уровня и тяжести повреждения спинного мозга, поскольку именно от этого во многом зависит и жизнь больного и прогноз восстановления нарушенных функций. Своевременно оказанная квалифицированная реабилитационная помощь на следующих этапах существенно улучшает исходы травм и повышает качество жизни пострадавшего. Цель реабилитации – предупреждение инвалидности в период лечения заболевания и помощь больному в достижении максимально возможной физической, психической, профессиональной, социальной и экономической полноценности в случае развития инвалидности. Направленность реабилитационных мероприятий при ПСМТ зависит от характера травмы, уровня и степени повреждения спинного мозга, периода течения ПСМТ, характера осложнений и последствий ПСМТ. Качество оказанной помощи на каждом этапе реабилитации в немалой степени зависит от качества оценки исходного состояния пострадавшего. Если в вопросах инструментальной диагностики очага повреждения отмечен значительный прогресс, то в создании средств и методов исследования остаточной двигательной активности и интегральной оценки общей компенсации больных, перенесших ПСМТ, наблюдается некоторое отставание.
Самым быстрым и доступным способом выявления неврологического дефицита остается неврологический осмотр. Однако при исследовании неврологического больного используется много субъективных критериев и приемов. Это мешает сравнивать данные первичного осмотра, контролировать ДИНАМИЧЕСКИЕ изменения в неврологическом статусе пациента, анализировать РЕЗУЛЬТАТЫ реабилитации. С этой целью разрабатывались оценочные тесты, шкалы, таблицы, опросники и другие средства оценки.
К числу первых стандартов, разработанных для оценки проводимости спинного мозга после ПСМТ, относится Шкала Франкел (Spinal Injury: Frankel Scale) [ Frankel H.L. и соавт., 1969]. Шкала позволяет дать глобальную оценку повреждению спинного мозга, наступившему вследствие травмы. Шкала описывает 5 степеней нарушения проводимости спинного мозга, обозначаемых латинскими буквами от А до Е: А – Полное поражение. Двигательные функции и чувствительность ниже уровня травмы отсутствуют. В – Только чувствительность. Частично сохранная чувствительность ниже уровня травмы, произвольные движения отсутствуют. С – Бесполезные двигательные функции. Сохранность некоторых двигательных функций ниже уровня травмы, однако практической пользы от этих минимальных мышечных сокращений нет. D – Полезные двигательные функции. Сохранность полезных двигательных функций ниже уровня травмы; больные могут ходить с помощью или без помощи. Е – Восстановление. Нормальные двигательные функции и чувствительность; могут наблюдаться патологические рефлексы.
Американская Ассоциация Спинальной Травмы модифицировала Шкалу Франкел, создав на ее основе Шкалу Повреждения Спинного Мозга (American Spinal Injury Assosiation Impairment Scale) [1992]. Эта шкала также описывает 5 степеней нарушения проводимости спинного мозга. Введены понятия полное нарушение и неполное нарушение проводимости спинного мозга, о котором судят по отсутствию или снижению сенсорных и моторных функций ниже уровня повреждения, в том числе в сегментах S4—S5.
Для детальной оценки степени повреждения спинного мозга [Lucas J.T., Ducker T.B., 1979; Li C. И соавт., 1990] были разработаны Индексы Моторики и Чувствительности при Травме Спинного Мозга (Spinal Cord Injuri Motor Index and Sensori Indices, которые стали основным инструментом оценки степени повреждения спинного мозга. По данной шкале тестировались движения в десяти суставах по 6 бальной системе и оценка болевой и глубокой чувствительности в каждом дермотоме ниже уровня травмы. На основании данной шкалы Американской Ассоциацией спинальной травмы был разработан специальный стандарт обследования больного с ПСМТ и оценки степени повреждения спинного мозга, названный Стандарт неврологической классификации травмы спинного мозга Американской Ассоциация Спинальной Травмы (Standard neurological clssification of spinal cord Injuri ASIA, [Yarkoni G., Chen D. 1966].
В качестве критериев оценки состояния спинного мозга использованы мышечная сила, тактильная и болевая чувствительность. Двигательные функции оцениваются проверкой силы 10 контрольных групп мышц, соотнесенных с сегментами спинного мозга. Выбрано 5 сегментов для верхних и 5 сегментов для нижних конечностей. Мышечная сила оценивается по общепринятой 5 бальной системе. Чувствительность проверяется в 28 сегментах с двух сторон. Для оценки чувствительности используется 3-бальная шкала (0-отсутствует чувствительность, 1-нарушенная чувствительность, 2-нормальная чувствительность). Особое внимание уделено проверке двигательных и чувствительных функций нижних крестцовых сегментов. Введены такие понятия, как «неврологический уровень», «двигательный уровень», «чувствительный уровень», «зона частичного повреждения» и др. и даны их определения, предложена стандартизированная схема-рисунок, которая облегчает процедуру обследования.
В промежуточном периоде, при осложненной ПСМТ, предлагается оценивать самообслуживание и мобильность, социальные ограничения, нарушения в эмоционально-волевой сфере. Существующие тесты, шкалы, опросники, раскрывают отдельные стороны клинических проявлений, имеют разную количественную и качественную оценку, не имеют объединительных признаков, что затрудняет интегрально оценить общую компенсацию пациента. Общим их требованием является регистрация действительного состояния пациента, а не его потенциальных возможностей. Так, с целью прогнозирования возможности восстановления ходьбы R. Waters и соавт. (1989) предложили использовать Амбулаторный Индекс Двигательной Функции (Ambulatori Motor Index). Шкала Мера Функциональной Независимости (Functional Independence Measure, или FIM) позволяет отчасти характеризовать самообслуживание, перемещение, подвижность больного и его способность контролировать функции тазовых органов. Основным недостатком шкалы FIM применительно к больным с ПСМТ ее низкая чувствительность в отношении динамики проводимости спинного мозга. Тест Функциональная Оценочная шкала для Больных с Травмой Спинного Мозга (Valutazione Funzionale Mielolesi, или VFM) включает 8 субшкал , содержащих более 60 заданий. На выполнение теста требуется 30-50 минут.
Для оценки нарушений жизнедеятельности существует множество шкал. Чаще всего используются Индекс Активностей Повседневной Жизнедеятельности Катц, Индекс Активностей Повседневной Жизни Бартела, Ноттингамский Десятипунктный Индекс Активностей Повседневной Жизнедеятельности.
Индекс Активностей Повседневной Жизнедеятельности Катц (Katz Activities of Daily Living Index, или Katz ADL Index) [S. Katz и сотр., 1963] представляет собой комплексный показатель шести основных видов жизнедеятельности: способности пациента выполнять такие функции, как купание, одевание, посещение туалета, перемещение с кровати и со стула и обратно, контролирование мочеиспускания и дефекации, прием пищи. Эта шкала стала фундаментом для последующих разработок аналогичных тестов. В отличии от многих других тестов шкала Катц не включает оценку ходьбы.
Индекс Активностей Повседневной Жизни Бартела (Barhel ADL Index) – весьма популярная шкала среди реабилитологов. Шкала охватывает 10 пунктов, относящихся к сфере самообслуживания и мобильности. Тест надежен, но не чувствителен к небольшим изменениям в состоянии больного.
Ноттингамский Десятипунктный Индекс Активностей Повседневной Жизнедеятельности (Nottingham Ten-point ADL Index) [S. Ebrahim и соавт., 1985] был разработан для оценки независимости в повседневной жизни больных, перенесших церебральный инсульт.
В позднем периоде ПСМТ рекомендовано применять тесты , измеряющие расширенные функции повседневной жизни – это шкала Рэнкин, шкала Активностей Повседневной Жизни Ривермид, Ноттингамский расширенный Индекс Активностей Повседневной Жизнедеятельности. Все эти тесты разрабатывались для оценки постинсультных больных.
К наиболее простым и коротким тестам, оценивающим как степень нарушения функций, так и выраженность нарушений жизнедеятельности относится Шкала Ренкин (Rankin Scale), разработанная в 1957 г. (0 – нет симптомов. 1– отсутствие существенных нарушений жизнедеятельности несмотря на наличие некоторых симптомов болезни; способен выполнять все обычные повседневные обязанности. 2 – легкое нарушение жизнедеятельности; неспособен выполнять некоторые прежние обязанности, но справляется с собственными делами без посторонней помощи. 3 – умеренное нарушение жизнедеятельности; не способен ходить без посторонней помощи. 4 – выраженное нарушение жизнедеятельности; не способен ходить без посторонней помощи, не способен справляться со своими телесными (физическими) потребностями без посторонней помощи. 5 – грубое нарушение жизнедеятельности; прикован к постели, недержание кала, мочи, потребность в постоянной помощи медицинского персонала).
Совершенно очевидно, что как больные, перенесшие церебральный инсульт, так и пациенты с ПСМТ, относятся к тяжелой группе больных, однако следует признать, что причинно-следственный характер двигательных, чувствительных, тазовых и психологических нарушений у них значительно отличается. Следовательно, и подходы в оценке этих больных должны быть несколько иными.
Учитывая актуальность проблемы, нам представлялось целесообразным разработать систему интегральной оценки общей компенсации больных, перенесших ПСМТ, как инструмента объективизации реабилитационных мероприятий.
Цель исследования разработать эффективную систему оценки общей компенсации больных, перенесших ПСМТ.
Задачи:
1. Изучить особенности клинических проявлений и определить наиболее информативные показатели, характеризующие компенсацию больного, перенесшего ПСМТ.
2. Разработать методику оценки общей компенсации больных с ПСМТ.
3. Предложить модель автоматизированной системы управления
процессом реабилитации спинальных больных на санаторном этапе.
При рассмотрении клинических проявлений ПСМТ и ее осложнений нами изучались и оценивались:
- Двигательная активность:
- в положении лежа;
- в положении сидя;
- в положении стоя;
- Функцию ходьбы.
- Функцию верхних конечностей: захват, удержание и перенос предметов рукой, руками.
- Выраженность осложнений основного заболевания:
- нейрогенные нарушения функций тазовых органов;
- нейрогенные нарушения трофики тканей в пораженных сегментах.
- Соматический статус.
- Социально-бытовую адаптацию больного.
Каждый показатель оценивался нами по 6 бальной ординальной шкале, в основе которой заложен уровневый принцип достижения конечного приспособительного эффекта.
0 баллов – показатель не исследовался.
1 балл - неудовлетворительный уровень. Компенсация достигается резервными и внешними компонентами.
2 балла – минимальный уровень, когда компенсация достигается резервными и неспецифическими компонентами.
3 балла - удовлетворительный уровень. Компенсация достигается преимущественно за счет неспецифических, с привлечением специфических и резервных компонентов.
4 балла – оптимальный уровень. Компенсация достигается преимущественно за счет специфических, с привлечением неспецифических компонентов.
5 баллов – компенсация достигается преимущественно за счет специфических, с привлечением неспецифических компонентов и
соответствует варианту нормы.
Таким образом, все анализируемые показатели имели примерно одинаковые качественные и количественные признаки. Вербальное описание, выбранных к анализу показателей, преобразовано в форму пригодную для ввода в ЭВМ. Ниже представлен формализованный медико-информационный материал.
Двигательная сфера
1. Двигательная активность в положении лежа:
0. Функция не исследовалась.
1. самостоятельно изменить позу в положении лежа не может. Нуждается в посторонней помощи.
2. За счет захвата или опорой руками поворачивается на бок.
3. Повороты на бок и на живот из положения на спине и обратно выполняет с помощью мышц туловища и ног с опорой или захвата руками (рукой).
4. Повороты в обе стороны со спины на живот и обратно выполняет с помощью ног и мышц туловища. Умеренная физическая нагрузка выявляет повышенную утомляемость, изменяет темп, скорость тестируемых движений.
5.Легко выполняет повороты в обе стороны со спины на живот и обратно с помощью ног и мышц туловища.
2. Двигательная активность в положении сидя:
0. Функция не исследовалась.
1. Сесть и сидеть самостоятельно без помощи не может.
2. Садится за счет захвата или опоры руками. Пытается сидеть, удерживая туловище в вертикальном положении, балансируя руками.
3. Садится, из положения лежа, за счет маха руками. Удерживает туловище в вертикальном положении. Наклоны вперед, в стороны выполняет с опорой или захватом руками (рукой).
4. Садится и сидит за счет работы мышц туловища и нижних конечностей. Наклоны вперед, назад, в стороны выполняет без помощи рук. Умеренная физическая нагрузка вызывает повышенную утомляемость, выявляет слабость мышц, участвующих в выполнении данной функции.
5. Садится и сидит за счет работы мышц туловища и нижних конечностей. Наклоны вперед, назад, в стороны выполняет уверенно, с противодействием.
3. Двигательная активность в положении стоя:
0. Функция не исследовалась.
1. Встать и стоять самостоятельно не может.
2. Встает и стоит опираясь руками на устойчивую неподвижную опору (гимнастические брусья). Суставы нижних конечностей фиксированы (лангеты, аппараты, коленоупор, др. фиксирующие средства).
3. Встает и стоит опираясь руками на неустойчивую подвижную опору
(дуга, костыли, трости). Суставы нижних конечностей фиксируются больным активно-пассивно.
4. Встает и стоит без опоры руками с помощью мышц туловища и нижних конечностей. В равновесии участвуют стопы. Физическая нагрузка выявляет повышенную утомляемость, потерю темпа, затруднены высоко координированные движения.
5. Легко встает и стоит без опоры руками. Стопы активно участвуют в равновесии, переносе тела с ноги на ногу. Физическая нагрузка не влияет на координацию и темп.
4. Функция ходьбы:
0. Функция не исследовалась.
1. Основным способом передвижения является коляска. Может ходить
с фиксирующими аппаратами и дополнительной опорой руками.
2. Основным способом передвижения является коляска. Может ходить без фиксирующих устройств, опираясь руками на устойчивую опору (брусья, козелки, поручень, перила и др.).
3. Ходит с опорой (в плечо - кисть) на костыли. Может непроолжительное время ходить с опорой (в кисть) на трости. Локомоторный дефект оказывает существенное влияние на скорость и продолжительность ходьбы.
4. Ходит без дополнительной опоры руками. Локомоторный дефект может оказывать влияние на координацию, темп, скорость и продолжительность ходьбы.
5. Ходит без опоры руками, дефектов походки нет.
5. Функция захвата и удержания предмета рукой:
0. Функция не исследовалась.
1. Захватить и удержать предмет рукой (руками) не может.
2. Захватывает двумя руками легкие крупные предметы, прижимая их к туловищу. Возможен захват легких предметов кистью за счет активного сгибания пальцев и кисти.
3. Захват и удержание предмета осуществляется пальцами и кистью. Объем движений полный, но недостаточный по силе.
4. В захвате и удержании предметов участвуют все пальцы кисти. Мышечное усилие достаточное, но физическая нагрузка и скорость выявляют неловкость, потерю темпа и точности движения.
5. Захват кистью достаточен по силе, перенос предмета точен, координирован.
Осложнения основного заболевания
7. Трофика тканей:
0. Функция не исследовалась.
1. Отмечается выраженная атрофия мягких тканей пораженных сегментов. Имеются трофические язвы. Дефект ткани имеет значительные размеры, носит ареактивный характер длительно незаживающих, часто рецидивирующих язв c образованием карманов и заинтересованностью подлежащих костных образований или без них. Требуется активная консервативная терапия или оперативная помощь.
2. Отмечается выраженная гипотрофия мягких тканей. Имеется дефект ткани или несколько трофических язв различной локализации с образованием карманов или без них, в стадии частичного некроза, с вялыми грануляциями. Требуется активная, как местная, так и общая консервативная терапия.
3. Отмечается выраженная гипотрофия, мышечная гипотония или гипертония. Имеются поверхностные трофические язвы в стадии грануляции и эпителизации, другие трофические изменения без нарушения кожного покрова.
4. На фоне умеренной гипотрофии, мышечной гипотонии или гипертонии отмечаются трофические изменения тканей без нарушения кожного покрова. (отечность, изменение цвета, влажности, тургора кожного покрова и т.д.).
5. Трофических нарушений кожного покрова нет.
8. Функция тазовых органов:
0. Функция не исследовалась.
1. Позыв к мочеиспусканию отсутствует. Арефлекторный мочевой пузырь. Отведение мочи осуществляется постоянной или периодической катетеризацией или через функционирующий мочепузырный свищ, выдавливанием мочи руками по времени, случаи истинного недержания мочи и др. Эвакуация кишечного содержимого возможна только с применением очистительной клизмы.
2. Непостоянный эквивалент позыва к мочеиспусканию. Гипорефлекторный мочевой пузырь (500,0 и более мл.) с остаточной мочой до 50% его объема или гиперрефлекторный мочевой пузырь(50,0-100,0). Отведение мочи с натуживанием, в 2-4 приема и ручным пособием. Эвакуакия кишечного содержимого с помощью очистительной клизмы или слабительных средств.
3. Позыв к мочеиспусканию сохранен, но ослаблен. Норморефлекторный мочевой пузырь (250,0 - 350,0) с остаточной мочей до 25% его объема. Отведение мочи с натуживанием в 1-2 приема, удержание до 5-7 минут. Возможна самостоятельная эвакуация кишечного содержимого при соблюдении диеты. Слабительные медикаментозные средства эффективны.
4. Позыв к мочеиспускание сохранен. Емкость мочевого пузыря в пределах нормы. Мочеиспускание с легким натуживанием и удержанием до 30-40
минут. Эвакуация кишечного содержимого самостоятельная, отмечаются периодические явления дисфункция кишечника.
5. Тазовых расстройств нет.
9. Социально-бытовая адаптация больного:
0. Функция не исследовалась.
1. Полная социальная и бытовая зависимость. Нуждается в постоянном постороннем уходе.
2. Полная социальная зависимость и частичная бытовая независимость. Возможна избирательная интеллектуальная консультативная трудовая деятельность.
3. Относительная бытовая независимость, социально зависим. Возможна производственная деятельность надомным способом.
4. Бытовая независимость. Относительная социальная зависимость. Возможна производственная деятельность на производстве, не связанная
с тяжелыми и вредными условиями труда.
5. Устойчивая социально-бытовая адаптация. Ограничений в производственной деятельности нет.
В исследование могут быть включены и другие показатели, например состояние мышечного тонуса, чувствительности и др., которые не исказят, а лишь дополнят основные принципы исследования и оценки. Максимальная сумма баллов зависит от количества и величины каждого из включенных в исследование показателей. Результаты обследования могут быть представлены суммой баллов, процентным отношением к варианту нормы, графическим изображением в виде кривой линии или площади.
При другом подходе, с помощью достаточно простой формулы, можно вычислить новый типочувствительный коэффициент:
К = (Х1+Х2+Х3+Хn)/(5·n) ,
где X1, X2, X3,.. - анализируемые показатели;
n - количество показателей, включенных в исследование. Полученный коэффициент, названный нами коэффициентом компенсации (Кк), позволяет интегрально охарактеризовать функциональное состояние больного с позвоночно-спинномозговой травмой. У практически здорового человека Кк=1,0, у больного с ПСМТ Кк > 0, но < 1,0 . Разработанный нами метод интегральной оценки был апробирован на большой группе больных. Минимальное и максимальное значение коэффициента компенсации составили соответственно - 0,22±0,05 и 0,92±0,07.
В зависимости от его величины, Кк условно разделен на:
1 – низкий (0,27-0,35), что соответствует неудовлетворительному уровню компенсации;
2 - ниже среднего (0,36-0,5), что соответствует минимальному уровню компенсации;
3 – средний (0,51-0,7), что соответствует удовлетворительному уровню компенсации;
4 – выше среднего (0,71-0,8), уровень компенсации расширенных возможностей больного;
5 – высокий (0,81-0,92), что соответствует оптимальному уровню компенсации, показатели которого максимальны и приближаются к норме.
Можно воспользоваться экспресс-анализом для предварительного заключения результатов исследования. Снижение суммы баллов на 25%, представленных не менее чем половиной показателей можно расценивать, как умеренное снижение компенсаторных возможностей организма, что не ограничивает применение интенсивных методов воздействия. Снижение суммарного показателя от 30 до 50% следует рассматривать, как выраженное снижение уровня компенсации и требует менее интенсивного режима воздействия при проведении реабилитации. Снижение суммарного показателя на 50% и более указывает на неудовлетворительный уровень компенсации и обязывает реабилитолога использовать щадящие методы воздействия.
Пример: Больной К., 34 лет в 1997 году, в автодорожной аварии получил компреcсионный перелом Д12 позвонка. В результате обследования получены следующие величины показателей компенсации (4,0; 3,0; 3,0; 3,5; 3,5; 2,5; 3,0; 4,5; 4,0). Сумма баллов всех 9 показателей равна 31,0 баллу, а Кк = 31: (5·9) = 0,68 (68%), что соответствует среднему уровню компенсации. Номограмма интегральной оценки общей компенсации больного К:
По оси X указаны показатели общей компенсации, по оси У - величина баллов каждого показателя.
Формализованный медико-информационный материал
преобразован в форму, пригодный для ввода его в ЭВМ и может служить основой создания автоматизированной системы управления (АСУ) медицинской реабилитации больных с ПСМТ и сходных с ним состояний. Ниже предлагается примерная схема-модель АСУ:
Схема 3.1.
Структурно - модульная схема АСУ процессом реабилитации спинальных больных на санаторно-курортном этапе.
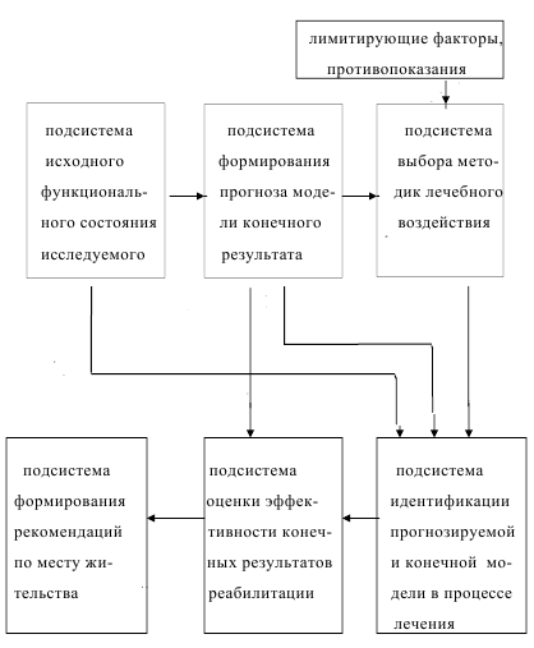
Схема состоит из 7 модулей-подсистем, отражающих их последо-вательность и взаимосвязь, раскрывая сущность лечебно-диагностических и профилактических мероприятий.
1. Подсистема диагностики включает в себя оценку физических данных исследуемого, состояния рефлекторной сферы и общей чувствительности, произвольной двигательной активности в положении лежа, сидя, стоя, в ходьбе, трофических и тазовых расстройств, социально-бытовой адаптации исследуемого и т. д. В рамках подсистемы "диагностика" предполагается создание банка медицинских данных по состоянию здоровья пациентов для анализа и оценки эффективности реабилитационных мероприятий и комплекса сервисных и статистических программ для обслуживания этого банка данных.
2. Подсистема формирования прогноза включает в себя:
- создание модели конечного результата с учетом исходных данных пациента;
- формулирование основной и вспомогательных реабилитационных задач;
- определение критериев отражающих эффективность реабилитационных воздействий;
- определение сроков и объема вносимой коррекции;
3. Подсистема выбора лечебных методик определяет виды реабилитационных воздействий (пелоидотерапия, бальнеотерапия, ЛФК и массаж, аппаратная физиотерапия и электростимуляция, климатолечение, лечебное питание, медикаментозная терапия и др.), методики отпуска, интенсивность и продолжительность воздействия. В подсистему направляется информация о наличии лимитирующих факторов(ограничение подвижности, возраст, соматические осложнения
и сопутствующие заболевания и другие), противопоказания к тем или иным методам воздействия.
4. Подсистема идентификации модели объекту(пациенту) в процессе выполнения лечебной программы имеет целью- сравнение данных функционального состояния при поступлении с прогнозируемым, коррекцию реабилитационных воздействий.
5.Подсистема оценки эффективности реабилитационных воздействий призвана обеспечить качественный сравнительный анализ исходного функционального состояния пациента, адекватность выбора реабилитационных мероприятий с учетом функционального состояния больного и лимитирующих факторов, своевременность и качество вносимой коррекции.
6.Подсистема формирования рекомендаций по месту жительства предлагает пациенту рекомендации по двигательному режиму,
закаливающим мероприятиям, по питанию, профилактике ортопедических, трофических, урологических осложнений и т д.
Обобщая материал можно сделать вывод:
Алгоритм АСУ и предложенная модель интегральной оценки общей компенсации больных, перенесших ПСМТ, позволяет более полно раскрыть физические и функциональные данные пациента, как в двигательной сфере, так и отдельных органов и систем, определить их резервы и более эффективно проводить лечебно - профилактические мероприятия на санаторном этапе.
СПИСОК ЛИТЕРАТУРЫ
1. Антонов И.П., Лупьян А.Я. Справочник по диагностике и
прогнозированию нервных болезней в таблицах и перечнях. Минск.: "Беларусь", 1986.–288 с.
2. Белова А.Н. Нейрореабилитация. Руководство для врачей. М.2003.-734 с.
3. Бонев Л., Слынчева П., Банкова С. и др. Руководство по кинезитерапии. – София.: Медицина и физкультура, 1987. – 357 с.
4. Борщенко И.А., Басков А.В., Коршунов А.Г., Сатанова Ф.С. Некоторые аспекты патофизиологии травматического повреждения и регенерации спинного мозга//Вопросы нейрохирургии. – 2000. – №2. – С. 28-31.
5. Гришенкова Л.Н. Клинико-морфологическая характеристика
травматической болезни спинного мозга // НПЖ. Беларусь. 1998. –
№1. – С. 18-22.
6. Коган О.Г. Реабилитация больных при травмах позвоночника
и спинного мозга М. Медицина, 1975. - 240 с.
7. Коган О.Г., Найдин В.Л. Медицинская реабилитация в неврологии и нейрохирургии. М.: Медицина, 1988.- 304 с.
8. Моисеева Н.И. Проблемы машинного диагноза в неврологии. – М.: Медицина, 1967. – 243 с.
9. Полищук Н.Е., Корж Н.А., Фищенко В.Я. Повреждение позвоночника и спинного мозга. – К., 2001. – 384 с.
10. Потехин Л.Д. Позвоночно-спинальная травма на грудном уровне, осложненная грубыми двигательными расстройствами, и принципы адекватной реабилитации: дис канд. мед. наук. - Новокузнецк, 1989. - 233 с.
11. Стопоров А.Г. Предпосылки к созданию АРМ-врача в специализированном спинальном санатории имени Н.Н. Бурденко // Вестник физиотерапии и курортологии № 1. Евпатория. 1997. С. 51-55.
12. Стопоров А.Г., Редько Б.П. Медико-социальная реабилитация инвалидов с последствиями травм и заболеваний спинного мозга. "Инваспорт". Киев. 1997. - 96 с.
13. Шевелев И.Н., Басков А.В., Яриков Д.Е., Боршенко И.А. Восстановление функций спинного мозга: современные возможности и перспективы исследования // Вопросы нейрохирургии. – 2000. – №3. – С. 35-38.
14. Улицкий Л. А., Чухловина М. Л. Диагностика нервных болезней. – Москва. Харьков. Минск. 2001. – 478 с.
15. Стопоров А.Г. Некоторые аспекты интегральной оценки общей компенсации больных, перенесших позвоночно-спинномозговую травму // Вестник физиотерапии и курортологии. № 2. Евпатория. 2007. C. 172-177.
|
